I. Cancer de la glande thyroïde
Comment fait on le diagnostic de cancer de la thyroïde ?
Le diagnostic de nodule est le plus souvent fait par le médecin traitant lors de la palpation du cou, parfois par le patient lui même.
La plupart des cancers de la thyroide se manifestent sous la forme de nodules mais plus de 95% des nodules thyroïdiens sont bénins.
Il est donc nécessaire de faire un bilan pour détecter les nodules « à risque »
-
Le premier examen est l’examen clinique avec la palpation du cou qui recherche les éléments de suspicion (antécédents familiaux, rayonnement pendant l’enfance)
-
Le deuxième examen est l’échographie qui permet une première caractérisation du nodule :
-
Si le nodule est inférieur à 1 cm, et en l’absence d’élément clinique défavorable, aucun examen supplémentaire n’est à envisager. Il suffit de prévoir une échographie 12 à 18 mois plus tard pour vérifier l’absence d’évolution du nodule.
-
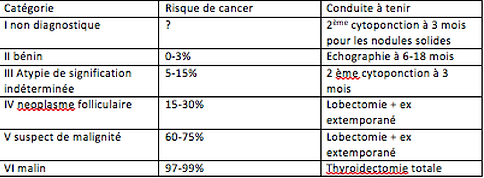
Dans les autre cas, une ponction cytologique à l’aiguille fine peut être nécessaire (systématique si supérieure à 2cm ; entre 1 à 2 cm cela dépend de l'aspect échographique du nodule). Elle se fait sous anesthésie locale, avec une aiguille très fine, et l’effet ressenti est analogue à celui qui est provoqué par une prise de sang. L’examen au microscope des cellules prélevées par cette ponction nécessite quelques jours et est résumé dans la tableau joint selon la classification internationale de Bethesda
-
-
La scintigraphie est de moins en moins faite dans ce cas car cet examen apporte peu d’informations complémentaires dans ce cas.
En cas de nodule de grande dimension (plus de 3 cm), d’augmentation progressive du volume du nodule, ou si la cytologie et en faveur d’une lésion maligne, il est nécessaire de procéder à son ablation avec son analyse pendant l’intervention (examen extemporané)
Quel sont les différents types de cancer ?
Quel est le traitement ?
La loboisthmectomie : la fiche explicative de notre société savante est téléchargeable en cliquant ici
En cas de doute sur la présence de cellules malignes lors de la ponction cytologique, on propose de réaliser une loboisthmectomie (c’est à dire l’ablation d’un lobe thyroïdien sur deux) avec examen extemporané (pendant l’opération) du nodule.
L’intervention se déroule sous anesthésie générale et dure environ 1H et l’hospitalisation 24 à 48h.
Il existe un risque d’hématome post opératoire et de paralysie du corde vocale (3% des intervention et la plupart du temps régressant après quelques mois) pouvant nécessiter une rééducation orthophonique.
Si l’examen du lobe thyroïdien confirme la présence de cellules cancéreuses, il est nécessaire de réaliser une thyroïdectomie total
Le traitement post opératoire par hormones thyroïdiennes n’est pas systématique et dépend du taux d e TSH un mois après l’intervention.
La thyroïdectomie totale : la fiche explicative de notre société savante est téléchargeable en cliquant ici
L’intervention consiste à enlever la totalité de la thyroïde et éventuellement les ganglions
Elle se déroule sous anesthésie générale avec intubation, par une incision à la partie basse du cou. Elle n’entraine pas de perte sanguine notable et n’exige donc pas de transfusion.
Les risques de l’intervention vous seront expliqués par le chirurgien :
-
Complications communes à toute chirurgie (fréquence<0,5%) : hématome pouvant survenir dans les heures qui suivent l’intervention et nécessitant un geste local de drainage
-
Complications spécifiques de la chirurgie : atteinte du nerf récurrent le plus souvent transitoire, parfois définitif (1%) et necessitant alors une rééducation orthophonique ; et hypocalcémie liée à uen atteinte des glandes parathyroides et necessitant un apport de calcium et de vitamine D
L’acte opératoire entraine peu de douleurs, la cicatrisation en général de bonne qualité dans cette zone, acquiert son aspect définitif après une période d’environ 6 mois.
Le curage ganglionnaire : la fiche explicative de notre société savante est téléchargeable en cliquant ici
Lors de l’analyse pendant l’opération des nodules, environ 5% s révèlent contenir des cellules cancéreuses. Il peut alors être nécessaire d’associer à la thyroïdectomie totale un geste de curage ganglionnaire uni ou bilatéral. Le curage se fait par la même incision que celle crée pour la thyroïdectomie et dans le même temps opératoire. Une incision plus étendue à la partie latérale peut être nécessaire en cas de curage étendu. La cicatrisation se fait de la même manière que pour une thyroïdectomie totale et la réalisation du curage n’entraine pas d’allongement de l’hospitalisation.
Traitement par iode radioactif :
Une fois la chirurgie réalisée, on peut être amené à décider d’effectuer un traitement par de l’iode radioactif (irathérapie). Cette décision est prise en fonction des données de la chirurgie de façon à détruire les cellules ayant pu échapper à la chirurgie. Enfin, le traitement comprendra la prise d’hormones thyroïdiennes puisque la chirurgie a retiré toute la thyroide. La surveillance se poursuit ensuite pendant plusieurs années par l’endocrinologue et votre médecin traitant.
II. Tumeurs des glandes salivaires
Les tumeurs des glandes salivaires représentent 2 à 3 % des tumeurs de la tête et du cou. Au niveau des glandes salivaires principales, ces tumeurs sont bénignes dans les trois quarts des cas avec comme tumeur la plus fréquente l’adénome pléomorphe. A l’opposé, la très grande majorité des tumeurs rencontrées au niveau des glandes salivaires accessoires sont malignes.
Sur le plan pratique, la difficulté est d’affirmer la nature salivaire et le caractère bénin des ces tumeurs mais aussi à en préciser l’étiologie exacte. La nature bénigne de la tumeur n’étant affirmée avec certitude que par l’examen anatomo-pathologique réalisé au décours de la chirurgie d’exérèse. Aussi, malgré les progrès actuel de l’imagerie et l’apport de la cytoponction, le traitement dans la très grande majorité des cas se résume encore à la chirurgie.
-
Quel est le principe ?
Parotidectomie : fiche informative de notre société savante téléchargeable en cliquant ici
Ce geste s’effectue après avoir repéré et préservé le tronc du nerf facial et ses branches de division. L’énucléation ne doit pas être réalisée en raison du risque beaucoup plus élevé de récidive et de paralysie facial définitive. Ces gestes sont complétés par un examen histologique extemporané (pendant l’intervention) puis un examen anatomo-pathologique définitif.
Sous-maxillectomie : fiche informative de notre société savante téléchargeable en cliquant ici
Elle consiste en l’ablation de la totalité de la glande sub-mandibulaire par voie cervicale après avoir repéré et préservé le rameau mentonnier du nerf facial, le nerf hypoglosse et le nerf lingual.
Le traitement des tumeurs malignes est en priorité la chirurgie. L’ablation complète de la glande est compléter par l’ablation des ganglions. Lorsqu’il n’existe pas de paralysie faciale préopératoire le nerf facial pourra possiblement être conservé.
Un traitement complémentaire par radiothérapie peut être proposé à la suite de la réunion de concertation pluridisciplinaire d’oncologie ORL selon le type et le stade de la tumeur.
-
Comment se déroule l’intervention ?
L’intervention se déroule sous anesthésie générale en hospitalisation conventionnelle. Le plus souvent est mis en place sous la cicatrice un drain qui sera retiré dans les 2 à 3 jours post opératoire, permettant la sortie.
-
Que se passe-t-il après l’intervention ?
Un traitement contre la douleur est prescrit. La cicatrice peut être nettoyée sous la douche avec un savon liquide doux et séchée avec un linge propre. Un rendez-vous post opératoire vous donnée dans les 7 à 10 jours. Toutefois en cas de problème, vous pouvez appeler le service ou consulter en urgence.